- Симптомы приступа
- Течение приступа в зависимости от варианта астмы
- Помощь при приступе
- Первопричины возникновения астмы у детей
- Особенности развития бронхиальной астмы в подростковом возрасте
- У мальчиков и девочек
- Диагностика
- Виды заболевания
- Возможные последствия и осложнения
- Немедикаментозное лечение бронхиальной астмы
- Что может спровоцировать астму
- Признаки бронхиальной астмы
- Признаки астмы у детей
- Симптомы астмы у детей
- Причины
- Профилактика бронхиальной астмы у ребенка
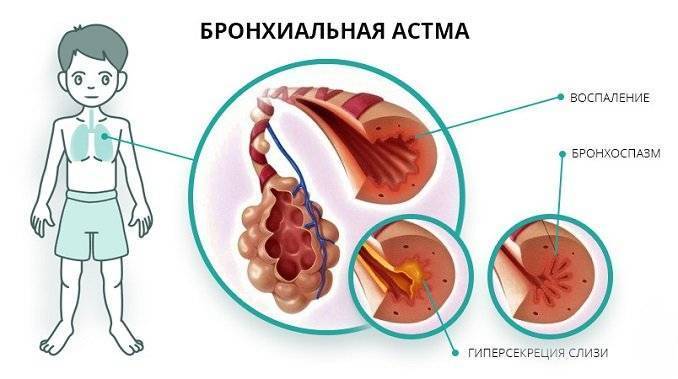
Симптомы приступа
- Самочувствие ребенка во время ухудшения болезни сильно нарушается. Малыш становится более капризным, испуганным. Некоторые детки, особенно в первые месяцы после рождения, начинают плакать, больше просятся на руки. У малышей практически полностью исчезает аппетит, они отказываются от еды.
- Во время приступа у ребенка нарастает экспираторная одышка. Чтобы облегчить данное состояние, часто малыш принимает вынужденную позу. Он сильно наклоняется вперед. Голова может быть несколько запрокинута.
- Часто малыши-астматики во время приступа стараются опереться руками на стул или даже перила кровати. Такое вынужденное положение несколько облегчает отхождение мокроты и способствует улучшению дыхания.
- При тяжелом приступе у малыша проявляются симптомы дыхательной недостаточности. Губы становятся бледными, а в некоторых случаях даже синюшными. Руки и ноги — холодными на ощупь. У ребенка появляется парадоксальный пульс. При этом нарушении ритма изменяется количество сокращений сердца во время вдоха и выдоха.
- Некоторые малыши стараются принять положение сидя. Это помогает им лучше дышать. Даже со стороны видно участие вспомогательной дыхательной мускулатуры при дыхании. Ребенок глубоко и часто дышит. Состояние ухудшается сильным надсадным кашлем. В некоторых случаях он приводит даже к тому, что ребенок начинает плакать.
- После приступа малыш чувствует себя разбитым. Некоторые детки еще долгое время не могут успокоиться. У них нарушается сон. Длительность приступа может быть разной. При позднем использовании ингаляторов может развиться опасное и жизнеугрожающее состояние — астматический статус. В этой ситуации справиться с устранением неблагоприятных симптомов в домашних условиях невозможно – требуется медицинская скорая помощь.
Течение приступа в зависимости от варианта астмы
Острые респираторные заболевания часто приводят к вспышке астматического бронхита, появляется кашель, одышка, больной с трудом делает выдох. При аллергической форме астма приступ развивается быстро, отступает при использовании ингаляционных бронхолитических средств. Постепенное симптомов характерно для неаллергического типа болезни. Даже если оказать больному первую помощь, не происходит быстрого облечения.
Классификация приступов по их тяжести
- Легкая степень: дыхание немного затруднено, появляется сухой кашель, общее состояние стабильное.
- Среднетяжелый приступ: малыши начинают капризничать, с трудом выговаривают слова, бледнеют. При кашля чувствует мышцы грудной клетки, происходит отхаркивание вязкой мокроты, дыхание шумное, тяжело сделать выдох.
- Тяжелая степень: дыхание частое, шумное. Кашля при такой форме может не возникнуть, но ребенку тяжело говорить, кожа сильно бледнеет, синеют губы.
- Астматический статус — крайняя степень, возникает в том числе при передозировке бронхорасширяющих лекарств. Больной не может разговаривать, дыхание шумное, возможна потеря сознания. При таком статусе кашель и рвота считаются улучшениями.
Помощь при приступе
Перед резким ухудшением самочувствия возникают пограничные признаки, так называемая «аура»: насморк, чихание, раздражение горла, появляется тревога, паника, меняется поведение. Сухой кашель — это главный симптом скорого приступа. Спустя несколько часов появляется одышка, хрипы, учащается сердцебиение, пациент бледнеет.
Ингалятор — наиболее результативный способ снять воспаление дыхательных путей. При распылении лекарственные препараты быстро достигают пораженной области легких. Для детей младше 5 лет используют небулайзеры. Ингаляцию проводят каждые 10 минут до стабилизации дыхания. Если состояние не нормализуется — вызывают скорую помощь.
Первопричины возникновения астмы у детей
Заболевание не является заразным для других людей и преимущественно является наследственным. По данным ученых, вероятность развития астмы у ребенка, если болен один из родителей, составляет 30%, если оба – 100%.
Основные причины развития астмы в детском возрасте:
- наследственность и склонность к аллергическим заболеваниям (поллиноз, дерматит и др.);
- наличие аллергенов в помещении или на улице (домашняя пыль, грибок, продукты жизнедеятельности тараканов или клещей, белок мочи, шерсть домашних питомцев, пыльца растений), искусственные красители или химические добавки в пище;
- пассивное курение, т.е. вдыхание табачного дыма при курении членов семьи.
Факторы риска и провокаторы, которые приводят к развитию бронхоспазма и астматических приступов:
- ОРЗ вирусного типа, которые могут привести к поражению стенок бронхов и изменению их структуры, что облегчает попадание в организм аллергенов;
- загрязнение окружающего воздуха химическими веществами, выбросами промышленных предприятий;
- образование смога, из-за чего жители мегаполисов более подвержены данной болезни по сравнению с теми, кто проживает в сельской местности;
- хронический синусит;
- резкий запах или воздействие холодного воздуха при вдыхании;
- патологии при беременности и ранний переход на вскармливание ребенка искусственными смесями;
- физическое перенапряжение или нервно-эмоциональные нагрузки из-за негативной обстановке в семье;
- реакция организма на некоторые медицинские препараты;
- заболевания пищеварительной системы (дисбактериоз, гастрит и панкреатит, желудочный рефлюкс), на фоне которых развивается пищевая аллергия.
Максимальному риску заболевания астмой подвержены дети от 2 лет и до 7-10. По мере взросления в период гормонального созревания количество приступов у большинства пациентов снижается. Однако болезнь может проявиться в будущем под действием неблагоприятных факторов.
Особенности развития бронхиальной астмы в подростковом возрасте
/youtube.com/watch?v=hjRIQI5XSdg
Согласно статистике, признаки бронхиальной астмы у 30-50% подростков исчезают в переходном возрасте (чаще у мальчиков), но вновь появляются по мере взросления.
Переживаемые в пубертатный период физиологические и эмоциональные изменения налагают отпечаток на характер подростка. Он не может долгое время привыкнуть к изменениям, происходящим с его телом, адаптироваться в обществе, найти общий язык с родителями и сверстниками.
В этот период подростки склонны к подражанию своим кумирам (не всегда положительным). Они не могут справиться с гневом, обидой, часто впадают в ярость, стремятся добиться свободы и независимости от взрослых, приобретают вредные привычки, которые вызывают ухудшение здоровья.
Все системы организма (эндокринная, нервная, иммунная и др.) неразрывно связаны между собой, что и нарушение работы хотя бы одной из них оказывает непосредственное влияние на протекание астмы.
Дополнительными причинами, которые могут спровоцировать прогрессирование заболевания и неадекватную реакцию на лечение, являются:
- неустойчивое психоэмоциональное состояние;
- вредные привычки (курение, наркотики, алкоголь);
- первое сексуальное общение;
- гормональные сбои;
- заражение венерическими болезнями;
- невылеченные простудные и кожные заболевания;
- патологии внутренних органов;
- психологические проблемы.
Особенностями течения бронхиальной астмы у подростков является:
- нестабильное эмоциональное состояние;
- учащение ночных приступов;
- сухой навязчивый кашель;
- приступы одышки.
У мальчиков и девочек
Бронхиальная астма у подростков в период полового созревания протекает более тяжело, чем у младших детей. Она может привести к отставанию в физическом и интеллектуальном развитии. Особенно тяжело в период полового созревания заболевание протекает у девочек, так как изменяется уровень половых гормонов в организме, что приводит к обострению БА.
У мальчиков состояние улучшается благодаря увеличенной выработке тестостерона, который снижает чувствительность организма к воздействию аллергенов.
Часто при появлении признаков болезни подростки стараются скрыть их от родителей, считая несущественными. Даже при подтверждении диагноза подростки не хотят проходить лечение и пользоваться ингаляторами. Они опасаются насмешек и презрения сверстников, что приводит к обострению болезни и ее тяжелому течению.
Родители должны найти подход к ребенку, ненавязчиво охарактеризовать сложившуюся ситуацию, объяснить подростку, какие последствия могут возникнуть при несвоевременно начатом лечении или нарушении предписаний врача.
На фоне стресса у молодых людей может произойти резкое ухудшение болезни, поэтому важно наладить благоприятную, дружескую атмосферу в семье и окружении подростка
Диагностика
Если при самостоятельной диагностике родители выявляют некоторые признаки, необходимо посетить педиатра, который выпишет направление к пульмонологу или аллергологу. Врач может назначить консультации физиотерапевта, ЛОРа, эндокринолога, диетолога, физиотерапевта, иммунолога и даже стоматолога.При первом осмотре педиатр собирает анамнез: выясняет характер кашля, изучает истории болезней пациента, его родителей.
Затем назначают диагностику следующими методами:
- анализ внешнего дыхания (спирометрия);
- рентгенография грудной клетки;
- измеряют скорость выдоха воздуха (пикфлоуметрия);
- определяют содержание газа в крови;
- проводят анализ крови и мокроты;
- берут пробы на аллергию;
- тесты, с помощью которых определяют реакцию на физическую нагрузку;
- анализ содержания общего и специфического иммуноглобулина в крови.
Виды заболевания
В зависимости от причины различают два основных вида бронхиальной астмы.
Атопическая. Возникает вследствие аллергических реакций, именно этот вид в большинстве случаев выявляется у детей.
Инфекционно-аллергическая. Развивается вследствие хронических инфекций дыхательных путей (хронический бронхит), у детей бывает редко.
По степени тяжести течения различают следующие виды бронхиальной астмы:
- Легкая. Приступы возникают редко (реже 1 раза в месяц), спонтанно, быстро купируются приемом бронхолитиков, физическая нагрузка переносится нормально или с небольшими нарушениями.
- Среднетяжелая. Периодичность приступов астмы составляет раз в неделю, купируются бронхолитиками, симптомы заболевания регулярно проявляются ночью, физические нагрузки переносятся проблематично.
- Тяжелая. Приступы возникают по несколько раз в неделю, имеют затяжной характер, купируются бронхолитиками и гормональными препаратами, переносимость физических нагрузок резко снижается.
К раздражающим факторам, способным вызвать приступ астмы, относятся:
- выхлопные газы;
- табачный дым;
- вирусные и бактериальные инфекции;
- холодный или пересушенный воздух;
- парфюмы с резким и интенсивным запахом;
- занятия спортом, физические нагрузки;
- средства бытовой химии;
- нервный стресс, эмоциональное потрясение.
Приступы атопической бронхиальной астмы чаще всего возникают у детей после контакта с ингаляционными аллергенами, к которым относятся домашняя и библиотечная пыль, шерсть и частички кожи домашних животных, споры плесени, пыльца растений. Отмечаются случаи развития бронхиальной астмы и на фоне пищевой аллергии, их частота составляет около 5%. Спровоцировать ее могут аллергены, содержащиеся в орехах, меде, шоколаде, молоке, рыбе и других продуктах. Также причиной астмы может стать длительный прием антибиотиков, витаминных комплексов, аспирина.
Возможные последствия и осложнения
Наиболее опасным осложнением является астматический статус, при котором требуется неотложная медицинская помощь: остановить приступы удушья привычными способами невозможно, выход мокроты затруднен. Если не госпитализировать больного, существует вероятность смерти. Заболевание влияет на работу мозга, сердца, сосудов, нервов, желудка, кишечника, скорость метаболизма.
Существует вероятность развития эмфиземы легких, дыхательной недостаточности, закупоривания бронхов. Повышается давление крови в отделах взаимодействия с легкими, возникает одышка, отекают ткани. При некоторых видах терапии из организма вымывается кальций, кости становятся хрупкими.
Уровень сахара в крови повышается, возможен диабет. Замедляется обновление тканей, кровь становится гуще, ухудшается ее свертываемость, вероятен риск образования тромбов, снимается сопротивляемость организма инфекциям.
Профилактические меры бывают двух типов:
- первичные — отсутствие негативных факторов в период беременности и лактации. Сюда входят правильное питание, образ жизни матери, отсутствие активного и пассивного курения, закаливание, кормление грудью, отказ от использования бытовой химии, отсутствие аллергенов, благоприятная экологическая обстановка;
- вторичные методы — для пациентов, у которых ранее случались приступы: ограничение контактов с животными, частая влажная уборка жилого помещения, устранение аллергенов, профилактика легочных инфекций , респираторных заболеваний.
Немедикаментозное лечение бронхиальной астмы
Из немедикаментозных способов лечения следует указать на физиотерапевтическое лечение, лечебную физкультуру, массаж, иглорефлексотерапию, различные методики дыхания, закаливание ребенка, использование специального микроклимата гор и соляных пещер. В период ремиссии применяется санаторно-курортное лечение (сезон и вид курорта согласуется с врачом) на курортах Южного берега Крыма, в Кисловодске, Приэльбрусье и др.
Существует еще один вид борьбы с бронхиальной астмой: аллерген-специфическая иммунотерапия (АСИТ). Ее могут получать дети в возрасте старше пяти лет. Сущность метода: вводят в организм очень маленькую дозу аллергена, который вызывает приступ астмы у ребенка. Постепенно дозу вводимого аллергена увеличивают, как бы «приучают» организм к аллергену. Курс лечения длится 3 и более месяцев. В результате лечения приступы астмы прекращаются.
Фитотерапия дополняет и повышает эффективность традиционного лечения медикаментами, способствует более длительному периоду ремиссии. Используются фитосборы из листьев крапивы и мать-и-мачехи, травы багульника, корней солодки и девясила. Свежие отвары следует готовить ежедневно. Принимают отвары длительно, применение и дозы согласуют с лечащим врачом. Родители не должны апробировать альтернативные методы лечения самостоятельно!
При обострениях обструктивного бронхита и при приступах бронхиальной астмы применять можно отвары и настои из растений с отхаркивающим действием (подорожник, хвощ, ромашка, одуванчик, спорыш, календула, крапива, тысячелистник, зверобой, корень солодки, мать-и-мачеха). В период реабилитации можно принимать настой корня солодки, глицирам, пертуссин на протяжении месяца.
Для ароматерапии можно порекомендовать аромалампу по 10 минут в день
Эфирные масла (лаванды, чайного дерева, тимьяна) использовать очень осторожно, в микродозах. Можно, например, 5 капель эфирного масла добавить на 10 мл массажного масла и растереть грудную клетку ребенка
Гомеопатическое лечение также используется в лечении бронхиальной астмы. Грамотный врач-гомеопат подбирает ребенку индивидуальную схему лечения. Самостоятельно же родителям давать препараты, купленные в гомеопатической аптеке, нельзя!
В России открыты специальные астма-школы, в которых обучают и больных детей, и родителей: учат правильному оказанию помощи во время приступа, объясняют суть реабилитации, правила массажа и лечебной физкультуры, рассказывают и о нетрадиционных методах лечения. Детей учат правильно пользоваться ингалятором. В такой школе с детьми работают психологи.
Ребенку, страдающему бронхиальной астмой, необходимо обеспечить диетическое питание:
— овощные и крупяные супы надо готовить на говяжьем втором бульоне;
— крольчатина, нежирная говядина разрешены в отварном виде (или на пару);
— жиры: подсолнечное, оливковое и сливочное масло;
— каши: рисовая, гречневая, овсяная;
— картофель в отварном виде;
— свежие фрукты и овощи зеленого цвета;
— кисломолочные однодневные продукты;
— хлеб белый.
Следует ограничить употребление углеводов (кондитерских изделий, сахара, выпечки, сладостей). Рекомендуется исключить из рациона продукты-аллергены (мед, цитрусовые, клубнику, шоколад, малину, яйца куриные, рыбу, консервы, морепродукты). Лучше также обойтись без жевательной резинки.
Родители могут вести пищевой дневник, где фиксируются все съеденные ребенком в течение дня продукты. Сопоставляя полученное питание и появление приступов, можно выявить пищевые аллергены ребенка.
Бронхиальная астма, возникшая в детстве, даже тяжелая ее форма с частыми приступами, может в подростковом периоде полностью исчезнуть. Самоизлечение наступает, к сожалению, только в 30-50% случаев.
Своевременно диагностированная бронхиальная астма у ребенка, четкое выполнение всех лечебных и профилактических мероприятий – залог успеха.
Что может спровоцировать астму
Факторов, которые могут привести к бронхиальной астме, довольно много. Какой-то из них может оказаться ведущим или единственным. Однако чаще всего срабатывает комплекс причин.
- ОРВИ. Существует две противоположных точки зрения на эту проблему. Одни врачи считают, что не частота ОРВИ провоцирует БА, а методы лечения. Детей не надо пичкать зря лекарствами, нельзя применять антибиотики при вирусных инфекциях, нужно дать возможность организму побороть болезнь своими силами. Другие доктора придерживаются мнения, что частые ОРВИ повышают риск осложнений и воспаления в нижних отделах дыхательных путей.
- Атопический дерматит. У детей с таким диагнозом есть предпосылки для развития бронхиальной астмы.
- Физические нагрузки. После того как ребенок побегал на физкультуре или поиграл в активные игры со сверстниками, может появиться одышка.
- Эмоциональные нагрузки. Для ранимых детей с заниженной самооценкой — это существенный фактор. Нередко дети начинают болеть астмой после развода родителей, переезда на новое место, что объясняется не климатом, а новой социальной обстановкой. Постоянные переживания, высокая степень тревожности и низкая стрессоустойчивость делают ребенка уязвимым к различным психосоматическим заболеваниям, к числу которых относится и астма.
- Экологическая обстановка. Дыхательная система ребенка, живущего в большом городе или возле промышленного предприятия, поражается загрязненным воздухом. Риск развития бронхиальной астмы в этом случае увеличивается.
- Климатические условия. Резкие перепады температуры, избыточная влажность или сухость воздуха, перепады атмосферного давления также негативно воздействуют на ребенка, предрасположенного к бронхиальной обструкции.
- Аллергены в быту. К ним относятся шерсть животных, пылевые клещи, тараканы, а также загрязнение воздуха бытовой химией. Спровоцировать астму также могут стиральный порошок и средства гигиены.
- Сырой воздух в помещении. Сырость в квартире приводит к размножению плесени. Плесневые грибы вредны для организма, в частности, для органов дыхания.
- Пыльца растений. Во время цветения растений наступает период обострения аллергических реакций.
- Табачный дым. Один из часто встречающихся «провокаторов». Курить в помещении, где находятся дети, категорически запрещено! К сожалению, не все заядлые курильщики осознают этот призыв.
- Лекарства. Необдуманное лечение, избыток лекарственных препаратов приводят к аллергической реакции в виде одышки. Наиболее частое предупреждение: запрещено давать лекарства, содержащие аспирин, детям с затрудненным дыханием.
- Ожирение. Статистика по ожирению детей неуклонно растет, а вместе с ней увеличивается количество больных астмой.
Наследственности при бронхиальной астме уделяют первостепенное значение. По статистике 1/3 случаев этого заболевания носит генетический характер. Врач при осмотре ребенка с подозрением на астму, обязательно спросит, есть ли это заболевание в семье (особенно у мамы), страдает ли кто-то из родственников аллергией.
Признаки бронхиальной астмы
Предвестниками бронхиальной астмы могут быть два важных компоненты, на которые обращает внимание врач при постановке диагноза
- Гиперреактивность бронхов. Так называется чувствительность бронхов к различным аллергенам, которые приводят к спазмам и кашлю. У одних детей восприимчивость бронхов к внешним раздражителям выше, у других — ниже.
- Бронхиальная обструкция. Обструкция — ограничение воздушного потока в бронхах. Причиной может быть: отек слизистой; патологические изменения в тканях (опухоли); расстройства вегетативной нервной регуляции; спазмы; воспалительный процесс и патологическое увеличение вязкого секрета, который закупоривает просвет бронхов. Бронхиальная обструкция также характерна для острого бронхита, пневмонии, туберкулеза, паразитарных, грибковых поражений легких.
Понятия «бронхообструктивный синдром» и «гиперреактивность бронхов» нельзя считать диагнозом. Эти термины описывают состояние ребенка, предрасположенность к ряду заболеваний.
Каковы наиболее характерные симптомы астмы у ребенка, которые родители могут увидеть и услышать до осмотра доктора?
- Потливость, стеснение в груди.
- Затрудненный выдох.
- Свистящие звуки на выдохе.
- Чаще всего приступы случаются ночью.
- Длительный сухой кашель, не связанный с ОРВИ.
- Усиление кашля при смехе, плаче, физической нагрузке.
Лечением астмы занимается пульмонолог и аллерголог. Только врач может оценить степень бронхиальной обструкции и установить точный диагноз. Существует ли у родителей возможность контролировать степень затрудненного дыхания у ребенка? Да, существует. Для этого изобрели специальное устройство — пикфлоуметр. С его помощью можно узнать, с какой скоростью выходит воздух из легких и нуждается ли ребенок в немедленном купировании приступа. Прибор используют в начале обострения, а затем через 20 минут после приема лекарства. Это позволяет уточнить эффективность препарата. Пикфлоуметр можно приобрести в аптеке. Стоит этот прибор относительно недорого, зато оказывает незаменимую помощь в периоды обострения.
Как помочь ребенку во время приступа? Рекомендовано сидячее положение, спокойствие, расслабление мышц спины и конечностей, доступ свежего воздуха. Нельзя ждать, пока ребенок посинеет от удушья, необходимо в самом начале приступа применить ингалятор, назначенный врачом. Для снятия приступов рекомендовано повторять дозы через каждые 10 минут в течение часа. Если по истечении этого времени не наступает улучшение, нужна срочная госпитализация.
Признаки астмы у детей
Многие родители задаются вопросом: Как понять, что у ребенка астма? Основной характерной чертой бронхиальной астмы считается затрудненное дыхание или приступы удушья.
Вдох становится коротким и неглубоким, требуется сделать их несколько, чтобы получить нужную порцию воздуха. Однако, самым затруднительным действием является выдох. Этот процесс попросту иногда становится невозможным, что прерывает рефлекторный процесс дыхания и может привести к удушью.
Когда же выдох все-таки осуществляется, то окружающим слышны хрипы и свистящие звуки.
В неосложненных случаях процесс заканчивается самопроизвольно. Однако заболевание имеет тенденцию к прогрессированию, и вскоре каждый больной бронхиальной астмой становится заложником своевременно оказанной (или – увы! – не оказанной) медицинской помощи.
Важно! При первом же эпизоде с затруднением дыхания необходимо обратиться к врачу – иногда астма развивается стремительно, и следующий приступ не всегда заканчивается благополучно
Симптомы астмы у детей
Проявляется болезнь не сразу, и распознать ее трудно даже опытному врачу. Признаки и симптомы астмы у детей вначале похожи на бронхит, респираторные заболевания.
Первые признаки развития болезни:
- одышка, затрудненное дыхание на выдохе, учащенный сердечный ритм;
- ребенок часто кашляет днем, однако мокрота плохо отделяется, она вязкая. Попытки откашлять слизь приводят к болезненным ощущениям в груди;
- тахикардия, учащенное сердцебиение даже в спокойном состоянии, когда отсутствует физическая активность;
- сухие, свистящие хрипы при дыхании, слышные без помощи фонендоскопа;
- из-за лишнего воздуха в легких, при слабом постукивании по груди слышно глухой звук, похожий на удары по пустой коробке;
- обычно употребляемые лекарства от кашля не оказывают полезного эффекта, в отличие от бронхолитических средств, гормональных препаратов, антигистаминных медикаментов.
Для маленьких детей характерны такие симптомы:
- ухудшение самочувствия, малыш часто плачет капризничает, пугается, плохо ест, отказывается играть;
- при легких нагрузках возникает одышка, маленькие дети запрокидывают голову, выгибаются вперед;
- при обострении бледнеют губы, появляется синий оттенок, конечности становятся холодными, ритм пульса резко меняется, сердцебиение учащается;
- сильный кашель, частое, глубокое дыхание, малыш пытается сесть, чтобы было проще сделать вдох;
- малыш чувствует себя плохо после приступа, долго успокаивается, нарушается сон.
Спровоцировать приступ астмы у грудных детей может употребление кисломолочных продуктов, пищевая аллергия. Первые симптомы проявляются на 4-6 месяце жизни, в начале прикорма, когда в рацион начинают вводить новые продукты. Ярко выраженным симптомом является кашель, возникающий в любое время суток, иногда появляется одышка, хрипы, выделение слизи из носа.
Даже если малыш лежит у него учащается сердцебиение, дыхание, пульс. У новорожденных снижается аппетит, они плохо сосут, происходит заметная потеря веса, отставание в развитии. Годовалые дети часто беззвучно плачут, становятся вялыми, не просятся на руки, плохо спят, просыпаются несколько раз за ночь.
У грудничков заметить признаки астмы наиболее проблематично. К подростковому возрасту иногда происходит ремиссия болезни, кажется, что астма прошла, но приступы могут случиться внезапно, поэтому больной должен носить с собой ингалятор.
Причины
Медики различают атопический и неатопический тип астмы. Патология аллергической природы встречается более чем у 90% детей-астматиков и лишь 10% маленьких пациентов болеют неаллергической формой.
Причин возникновения астмы у детей несколько, основные из них выглядят так:
- Генетическая предрасположенность. Если астмой болеет кто-то из родителей, то вероятность заболеть у ребёнка доходит до 30%, а если астматиками являются оба родителя, то шансы повышаются до 80%.
- Аллергические болезни в анамнезе у ребёнка или его близких родственников. Диатез, аллергия на продукты или же поллиноз могут стать сигналом к тому, что может возникнуть бронхиальная астма. У более половины деток астматиков родственники имеют аллергические патологии.
- Плохая экология. Регулярное вдыхание автомобильных газов, частиц сажи и химических веществ тоже может привести к астме.
- Разные вирусы и патогенные микробы, которые вызывают респираторные заболевания и грипп. Эти микроорганизмы проникают в просвет бронхиального дерева и вызывают обструкцию бронхов. Если ребёнок часто болеет простудными патологиями, то в итоге может развиться бронхиальная астма. Если ребёнок имеет чувствительность к бактериям и некоторым вирусам, то развивается астма неатопического характера.
- Физическое воздействие. Приступ астмы может начаться при чрезмерных физических нагрузках, вдыхании сильно холодного или горячего воздуха или при стремительном перепаде внешнего давления.
- Астматические приступы могут проявиться при сильном психоэмоциональном напряжении. К этому заболеванию могут привести частые стрессовые ситуации дома и в школе, а также испуг..
- Аспириновая астма бывает в редких случаях при приёме лекарств с ацетилсалициловой кислотой. Аспирин сам по себе не считается аллергеном, но под его действием в организме начинает продуцироваться особое вещество, которое приводит к сильному спазму бронхов.
- Обострить течение бронхиальной астмы у ребёнка могут разные патологии пищеварительных органов. При этом астматические приступы чаще возникают ночью, когда происходит выброс кислого содержимого желудка в пищевод.
В самом раннем детском возрасте болезнь чаще провоцируют аллергены, которые попадают в организм через пищеварительный тракт, у детей постарше чаще наблюдаются поллинозы, то есть вдыхание раздражающих веществ. Наиболее частой причиной начала болезни становится домашняя пыль, пыльца разной растительности, медикаменты и продукты питания. Растительные аллергены могут вызывать сезонную аллергию, которая чаще всего бывает с весны по осень.
Детская астма нередко возникает из-за пуховых подушек и одеял, а также частиц грибка, который всегда есть на стенах сырых помещений. Частицы шерсти разных животных, а также их слюна могут быть причиной аллергии. Даже после того, как животное убрали из жилища, уровень аллергенов снижается в нём постепенно, чаще всего на протяжении пары лет.
Астматические приступы могут начаться при приёме нестероидных противовоспалительных препаратов и некоторых других медикаментов, особенно в разноцветных капсулах. Нередко заболевание проявляется и при потреблении в пищу продуктов, которые содержат жёлтый пищевой краситель – тартразин.
Достаточно часто бронхиальная астма у маленьких детей начинается при вдыхании сигаретного дыма. Подобный дым – это сильнейший аллерген, поэтому при курении хоть одного из родителей риск заполучить астму у ребёнка повышается во много раз, по сравнению с детьми, родители которых не курят.
В последние годы всё чаще стали встречаться случаи бронхиальной астмы у грудничков. Причиной этому является курение женщины во время беременности и безмерное употребление ею аллергенных продуктов питания, таких как яйца, цитрусовые фрукты, шоколад и продукты пчеловодства. Повышают риск развития бронхиальной астмы у ребёнка и инфекции у женщины в период беременности.
Профилактика бронхиальной астмы у ребенка
- Правильное питание и здоровый образ жизни женщины во время беременности: отказ от курения и алкоголя, ограничение приема лекарственных средств, прогулки на свежем воздухе.
- Если будущая мать имеет множественную аллергию (например, на пищевые продукты, лекарственные препараты), то во время беременности следует избегать контактов с любыми аллергенами (как известными, так и потенциальными: например, цитрусовыми, шоколадом, молоком, орехами, шерстью животных, домашней пылью, пыльцой растений).
- Ограничение аллергенных продуктов в рационе: шоколада, цитрусовых, орехов и т.п.
-
Гипоаллергенный быт”: ограничение присутствия аллергенов дома:
- использование подушек с синтетическим наполнителем (не перьевые);
- исключение из дома основных предметов, на которых скапливается пыль (ковры, шерстяные, ворсовые ткани, пуховые подушки, чучела животных);
- ограничение использования косметических средств (например, туши, помады, теней);
- использование гигиенических средств (мыло, шампунь и т.п.) без косметических отдушек (без добавления ароматизаторов);
- закрытие всех книжных полок стеклянными дверцами (на книгах скапливается пыль);
- не заводить домашних животных (например: кошек, собак, хомяков, рыбок);
- ежедневная влажная уборка в помещениях (желательно во влажной марлевой повязке);
- постельное белье менять раз в неделю. Зимой сушить на морозе, летом – на солнце;
- во время цветения растений в сухую ветреную погоду ограничить выход на улицу, так как именно в это время концентрация пыли в воздухе наиболее высока; ограничить поездки на природу;
- во время цветения растений после прогулок переодеться, принять душ, прополоскать горло.
- Адекватная физическая нагрузка (направлена на тренировку дыхательных мышц): ходьба в умеренном ритме, плавание, дыхательная гимнастика (по различным методикам: надувание шариков, выдувание воздуха через соломинку, диафрагмальное дыхание).
- Постоянно носить с собой препарат для снятия приступа бронхиальной астмы.
- Нельзя заниматься самолечением как бронхиальной астмы, так и других сопутствующих заболеваний, поскольку лекарственные препараты могут спровоцировать аллергическую реакцию (особенно антибиотики), некоторые препараты, применяющиеся для снижения повышенного давления, могут спровоцировать спазм бронха и вызвать приступ астмы.
- Постоянный прием назначенных врачом препаратов. Бронхиальная астма характеризуется хроническим воспалительным процессом, поэтому нельзя ограничиваться только препаратами для расширения бронха (за исключением легкого течения бронхиальной астмы), необходимо постоянное использование противовоспалительных средств.
- Правильное пользование ингаляторами – зачастую отсутствие эффекта от назначенных препаратов связано с неправильной техникой ингаляции. Просите Вашего врача объяснить Вам, как правильно пользоваться назначенным ингалятором. Препарат должен поступать строго в бронхиальное дерево, в противном случае эффект от терапии значительно снижается вплоть до полного отсутствия.
- Самоконтроль заболевания с помощью пикфлоуметра (прибор, позволяющий пациенту в домашних условиях контролировать состояние функции внешнего дыхания). После глубокого вдоха необходимо с силой выдохнуть в специальную трубку аппарата, скорость выдоха (ПСВ – пиковая скорость выдоха) рассчитывается автоматически. В норме разброс между утренними и вечерними показателями ПСВ не должен превышать 20%. Рекомендуется вести дневники пикфлоуметрии.